安楽死 日本の歴史|事件・裁判・ガイドラインでわかる終末期医療の全体像
- リップディー(RiP:D)

- 2 日前
- 読了時間: 20分
※最終更新日:2026年4月9日(随時更新)
👉安楽死の基本的な定義や全体像については、こちらで体系的に整理しています。
👉 世界の安楽死制度の全体像については「世界の安楽死制度」をご覧ください。
安楽死 日本の現状|法律と終末期医療の基本理解
私たちは、いつか必ず「人生の終わり」と向き合います。
重い病気や老いの中で「どのように最期を迎えるのか」
これは、医療の問題であると同時に、社会全体の問題でもあります。
日本では現在、安楽死を認める法律は存在していません。
しかし現実には、患者や家族、医師が苦悩する中で、いくつもの事件や裁判が起きてきました。
そしてそのたびに、日本社会は
「終末期医療とは何か」
「尊厳ある死とは何か」
という問いに向き合ってきました。
この記事では、日本の安楽死・終末期医療をめぐる歴史を、
事件・制度・議論の流れに沿って時系列で整理します。
🎧音声による動画解説
要約図(自由使用可)

戦後日本における安楽死事件の始まり
嘱託殺人事件と刑事裁判の構図
日本で「安楽死」が社会問題として議論されるようになったのは、戦後の刑事裁判がきっかけでした。
1949年
嘱託殺人事件(東京地裁)
家族の苦痛を見かねて死を手助けした事件で、裁判所は有罪判決を下しました。
その後も類似事件が続きます。
主な事件
1949年
1961年(名古屋高裁判決)
1975年(鹿児島地裁・神戸地裁)
1977年(大阪地裁)
1990年(高知地裁)
これらの多くは
家族が苦痛を見かねて死を手助け
嘱託殺人として有罪
という構図でした。
つまり、日本では長い間
安楽死は「刑法上の犯罪」として扱われてきた
という歴史があります。
名古屋高裁判決(1962年)と安楽死6要件
※名古屋高等裁判所判決(1962年12月22日)
上記の事件の中でも、特に有名なのが、
1962年の、名古屋での安楽死事件です。
この裁判の判決では
安楽死が成立しうる条件として
6つの要件
が示されました。
主な内容は次の通りです。
1.不治の病で死が目前に迫っている
2.耐え難い苦痛がある
3.苦痛緩和が目的
4.本人の真摯な意思がある
5.医師による行為
6.方法が倫理的に妥当
この判決は、日本の安楽死議論において最も広い理論枠を示したものとされています。
ただし、この事件でも被告人は嘱託殺人罪で有罪となりました。
つまり、条件は示されたが、安楽死が合法と認められたわけではありません。
ただ、世界に先駆けて「安楽死の許容要件」を提示してみせた高裁の6要件は、
今では一定の評価が与えられています。
👉 日本における安楽死の法的扱いを詳しく知りたい方はこちら
👉 安楽死の種類(積極的・消極的など)の整理はこちら
医師による安楽死事件の衝撃(1990年代)
1990年代に入り、議論を大きく変える事件が起きます。
それが医師による安楽死事件です。
1991年│東海大学病院事件
日本の安楽死議論の原点
東海大学病院事件と安楽死4要件
1991年、神奈川県の病院で末期がん患者に対し医師が薬物を投与し死亡させた事件が起きました。
患者は家族の要請で延命治療を中止され、その後薬物が投与されました。
裁判の結果、
1995年横浜地裁は医師に有罪判決を下しました。
しかしこの判決は、日本の終末期医療に大きな影響を与えました。
裁判所は、判決の中で
「安楽死が許容される可能性の条件」
として、いわゆる
『安楽死4要件』
を提示しました。
横浜地裁が示した4条件
1.耐えがたい肉体的苦痛
2.死が避けられない末期状態
3.他に苦痛を除去する方法がない
4.患者本人の明確な意思
これが現在でも
日本の安楽死議論の出発点
とされています。
※事件の詳細を知りたい方は、こちらの動画がお勧めです👇
※むふむふチャンネル様の提供動画
1990年代後半
医師の終末期医療が次々と刑事事件化
東海大学事件の後、医療現場では次々と事件が発生(発覚)しました。
1995年
関西電力病院事件
塩化カリウム投与により患者死亡。
医師は書類送検されたものの不起訴となりました。
1996年
国保京北病院事件
延命治療中の患者を死亡させた疑い。
こちらも不起訴となりました。
※事件の詳細を知りたい方は、こちらの動画がお勧めです👇
※むふむふチャンネル様の提供動画
1998年│川崎協同病院事件と医療判断の限界
意識不明患者の
気管チューブ抜去
鎮静剤投与
筋弛緩剤投与
により死亡した事件です。
この事件では医師が逮捕され、最終的に有罪判決が確定しました。
裁判では
患者の意思確認
医療チームでの判断
手続きの透明性
などが大きな争点になりました。
この事件は終末期医療の制度化の必要性を社会に強く印象づけました。
同時に現場の医師にとって
終末期における判断に大きな衝撃を与えた事件でもあります。
この頃から、終末期医療の現場で「不安や迷い、混乱」が生じはじめました。
※事件の詳細を知りたい方は、こちらの動画がお勧めです👇
※むふむふチャンネル様の提供動画
延命治療中止と刑事責任の問題(2000年代)
射水市民病院事件(いみず しみんびょういんじけん)
(2006発覚)
富山県の病院で
人工呼吸器を外した複数の症例(※7例程と報道)
が問題となりました。
医師は殺人罪の疑いで書類送検されましたが最終的に不起訴となりました。
安楽死に関する事件としては東海大学の事例が広く知られていますが、
その陰に隠れがちな本事件は、現場の医療従事者に深いトラウマを残した出来事とされています。
なぜ医療者にトラウマを残したのか
この事件の本質は、終末期医療の制度的な曖昧さにあります。
善意の延命中止が、後に「殺人」と疑われる可能性
法律・ガイドライン不在の中で、医師が単独で判断を背負う構造
「延命中止は許されるのか」という根本的な不確実性
その結果、現場では
「何をしても
責任を問われるかもしれない」という恐怖
が生まれました。
現場への影響
事件後は
延命治療中止を避ける「防衛的医療」
判断の萎縮による患者負担の長期化
が広がりました。
歴史的意義と本質
この事件はガイドライン整備(2007年)の契機となり、
終末期医療を「倫理」から制度の問題へと変えました。
制度不在のまま、医師に生死の判断を委ねたことが生んだ悲劇
結果として現場には、
・法的恐怖
・倫理的葛藤
・判断への不信
という深いトラウマが残りました。

※この事件が、今に続く「延命治療の問題」「尊厳死の法制化」の問題を
社会に長く定着させ続けることに繋がりました。
👉延命治療や尊厳死の詳しい解説は、こちらから↓
※余談ですが、この事件を契機に「延命治療を是」とし「尊厳死に反対」する集団の運動が水面下で活発化しはじめます。
👉 尊厳死に反対する組織については、こちらをご覧ください↓
👉 尊厳死に反対する集団は、同じく安楽死にも異を唱える団体となります↓
羽幌病院事件(はぼろ びょういんじけん)
(2004)
北海道の病院で、医師が終末期患者の人工呼吸器のスイッチを切ったとされる事件。
殺人の疑いで書類送検されたものの、最終的に不起訴となりました。
延命治療中止の是非と法的判断の曖昧さが浮き彫りになった事例です。
2007年│日本初の終末期医療ガイドライン
事件が続いたことで、政府は対応を迫られます。
2007年、厚生労働省は、ようやく
【終末期医療の決定プロセスに関するガイドライン】
を発表しました。
これは日本で初めて
延命治療の中止
患者意思の尊重
を整理した指針でした。
ただし
延命治療中止の具体的条件までは定めていませんでした。
医療史に残る重要な指針ではありましたが、あくまでガイドラインにとどまり、単なる指針の域を出ず、現場に十分な安心感をもたらすものではありませんでした。
2010年代│尊厳死議論の広がり

2010年│石飛幸三 著「平穏死のすすめ」出版
2010年、エポックメイキングとなる書籍がベストセラーとなりました。
故・石飛幸三氏(外科医)による『「平穏死」のすすめ』です。
本書は、人間の最終段階に対する深い考察を提示した記念的な一冊であり、
延命治療(生命維持治療)を社会的課題として広く認識させる契機となりました。
以後、終末期医療のあり方や問題点を、いわば“可視化する”形で提示した書籍が数多く出版されるようになりました。
安楽死事情の初心者には、2025年の映画『安楽死特区』の原作者としても知られる
長尾和宏氏の『「平穏死」10の条件』を手に取ってみるとよいでしょう。
この5冊を読めば、いわゆる「延命治療」や「尊厳死(=平穏死・自然死)」といったテーマへの理解は、より深まるはずです。
※ただし、ここで扱われているのは尊厳死(消極的安楽死)に関する内容です。
オランダやスイスなどに見られる、いわゆる「積極的安楽死」の事情については触れられておらず、当時は社会的な認知度もまだ低い段階にありました。
2012年│【尊厳死の法制化】法案
2010年の書籍や世論の高まりにより、国会に尊厳死法案が提出する準備がされました。
しかし
医療界(医師会は最終的に距離を取る)
障害者団体
宗教団体
法学者
などの反対が強く、提出断念となりました。

👉この辺りの詳しい事情については、こちらで解説をしていますのでご覧ください↓
2014年│各学会が終末期医療の方針を発表
3学会が合同でガイドラインを発表
日本救急医学会
日本集中治療医学会
日本循環器学会
この3学会が共同で初めて
終末期の定義
延命中止の判断基準
を具体化・統一を表明しました。
それ以前は「理念」レベル(厚労省)でしたが、
2014年で初めて「実務レベル」へ進化した形になります。
世間的には地味な話題ではありますが、当時は極めて画期的な発表でした。
2018年│2007年の「日本初の終末期医療ガイドライン」を初改訂
厚生労働省は、終末期医療ガイドラインを改定し
ACP
アドバンス・ケア・プランニング
という概念を導入しました。
これは元気なうちから最期の医療を話し合うという考え方(いわばスローガン)です。
2020年代の論点|尊厳死と安楽死の分岐
2020年│京都ALS患者嘱託殺人
ALS患者が医師に依頼し薬物投与で死亡した事件。
2019年11月30日に起こり、発覚したのは2020年7月23日になります。
(時系列)
・2019年11月30日
事件発生(患者死亡)
・2020年7月23日
京都府警が医師2人を逮捕
→ この時点で事件が全国的に報道され、社会に公表
この事件は
医師が主治医ではなかった
SNSで依頼が行われた
など特殊な事情がありました。
この「2020年7月23日」は、単なる逮捕日ではありません。
この日を境に、日本における安楽死をめぐる議論は、明確に次の段階へと移行しました。
それまで日本では、どちらかといえば「尊厳死」を中心とした議論が主流でしたが、
この出来事を契機に、いわゆる
「安楽死」そのもの
をめぐる議論が一気に噴出
することとなりました。
そして何より重要なのは、
それまで一部の専門的・限定的な領域にとどまっていた「安楽死」という概念が、
この出来事を契機として、広く社会に浸透したという点です。
メディアやインターネット上でも活発に取り上げられるようになり、安楽死は一部の議論ではなく、
誰もが向き合うべき
社会的テーマへ
と変化していきました。
言い換えれば、この日は
現代日本における安楽死論議の
本格的な出発点
すなわち「社会的議題としての安楽死」が確立された転換点であったと位置づけることができるでしょう。
※余談ですが、この事件は医師二人、とりわけ大久保医師が話題の中心として取り上げられがちですが、事件の主役はあくまで女性『林 優里』さんだと当会は考えています。
いずれ詳しく記事にしていきますが、事件の詳細だけでなく、
「いったい彼女はどういう想いを抱えていたのか?」
患者の苦悩に焦点を当てて振り返ってもらいたいと願います。
こちらの動画や資料を参照してみてください…全てを理解できるはずです。
※むふむふチャンネル様が制作した動画
![[京都ALS患者嘱託殺人事件]に関するタイムライン。左に地球の画像。2011年から2019年までの出来事を年表で示し、重要な日付とメモ。](https://static.wixstatic.com/media/1e6e15_888eb87a56dc485db261fb2a4661d3ea~mv2.jpg/v1/fill/w_980,h_551,al_c,q_85,usm_0.66_1.00_0.01,enc_avif,quality_auto/1e6e15_888eb87a56dc485db261fb2a4661d3ea~mv2.jpg)
2020年代│終末期医療の制度化議論が活発化
現在、日本の終末期医療では、以下が議論の中心となっています
主な論点
・尊厳死の法制化
・延命治療中止の明確化
・患者意思の記録制度
・ACPの普及
などが議論されています。
残念ながら安楽死制度は国策から「蚊帳の外」に置かれています。
👉 安楽死と自殺の違いについての議論はこちら
👉 世界では安楽死はどのように制度化されているのか
2026年│現在(4月9日 現在)
終末期医療ガイドライン改訂(3回目予定)
救急・集中治療における生命維持治療ガイドライン改訂(案)
― 現在、パブリックコメント実施中
救急・集中治療の現場において、人工呼吸器などの
生命維持治療をいつ・どのように終了/差し控えるか
を示す「4学会合同ガイドライン」の改訂案が公表され、現在パブリックコメントが募集されています。
今回の改訂は、医療現場が長年抱えてきた「やめられない医療」という課題に対し、
一定の方向性を示すものとして注目されています。
主なポイントは以下の通りです。
まず、「終末期」という概念については、
✅あえて明確な定義を設けない方針
が採られました。医療技術の進歩により病状の経過が多様化している現状を踏まえ、画一的な判断を避ける意図があります。
次に、生命維持治療の終了や差し控えに関する
✅意思決定プロセスが具体的に整理
されました。患者本人の意思を中心に据えつつ、家族や医療チームとの合意形成を段階的に行うことが重視されています。
✅さらに、TLT(期限付き治療の試行)が正式に導入されました。
これは、予後が不確実な場合に一定期間治療を実施し、その結果を踏まえて継続の可否を判断する仕組みであり、現場での判断の柔軟性を高めるものとされています。
✅加えて、今回の改訂では緩和ケアの位置づけが大幅に強化されました。
日本緩和医療学会が新たに参加し、生命維持治療の終了後も含めた苦痛の緩和とケアの継続が明確に示されています。
👉 緩和ケアとの関係を知りたい方はこちら
✅また、医療者が懸念してきた法的リスクについても、厚生労働省の既存ガイドラインに沿った適切な手続きを踏むことで、訴追リスクの回避につながるとの考え方が示されました。
全体として今回の改訂案は、
「一度始めた生命維持治療をやめられない」という現場の心理的・法的ハードルを下げ、
患者の意思に沿った医療の実現を後押しすることを目的としています。
今後、パブリックコメントを経て正式なガイドラインとして確定される見込みであり、
日本の終末期医療のあり方に重要な影響を与える可能性があります。
👉法律とガイドラインの違いはこちら
2026年 終末期医療ガイドライン改訂のポイント
私たちはどう考えるべきか
今回のガイドライン改訂案から見えてくるのは、日本が選ぼうとしている
「終末期医療の方向性」です。
まず率直に言えるのは、
欧米諸国で一般的となりつつある、いわゆる尊厳死(消極的安楽死)の明確な法制化の道筋は、現時点では採られていないという点です(断念)。
延命治療の中止を法的に明確に位置づけるのではなく、
あくまで「ガイドライン」と「手続き」によって現場の判断を支える――
そのような慎重なアプローチが選ばれています。
その一方で、今回の改訂には、現場の苦悩に応えようとする現実的な工夫も見て取れます。
象徴的なのが、TLT(期限付き治療の試行)の導入です。
これは、「始めたらやめられない」という日本の医療文化に対し、
あらかじめ“出口”を設定することで、結果的に過度で残酷な生命維持治療を防ごうとする試みでもあります。
つまり制度として明確に「やめる権利」を規定しない代わりに、
運用の中で柔軟に調整することで、患者の負担を軽減しようとする設計だと言えるでしょう。
また、今回の改訂で強く打ち出されたのが、緩和ケアの重視です。
生命維持治療を続けるか否かという二択ではなく、
「苦痛をいかに和らげるか」という視点を中心に据えることで、
患者がより穏やかな最期を迎えられる環境づくりが意図されています。
この点において、日本は
「治療をやめるかどうか」ではなく
「苦痛をどう支えるか」へと軸足を移しつつあるとも言えるでしょう。
しかし同時に明確なのは、
積極的安楽死(医師が意図的に死をもたらす行為)については、
今回の議論の枠外に置かれている
という現実です。
制度としての安楽死は依然として議論の対象とはされておらず、
今回の改訂もその方向には踏み込んでいません。
その意味で日本の終末期医療は、
法制度による明確化でもなく
安楽死の容認でもなく
ガイドラインと現場の合意形成によって支える
「中間的なモデル」
を選び続けていると言えます。
この方向性をどう評価するかは簡単ではありません。
ただ一つ言えるのは、
この改訂は単なる医療技術の問題ではなく、
「私たちはどのような最期を望み、
どのような社会を選ぶのか」
という問いを、改めて私たち一人ひとりに突きつけているということです。
👉 改めて安楽死の全体像を整理したい方はこちら
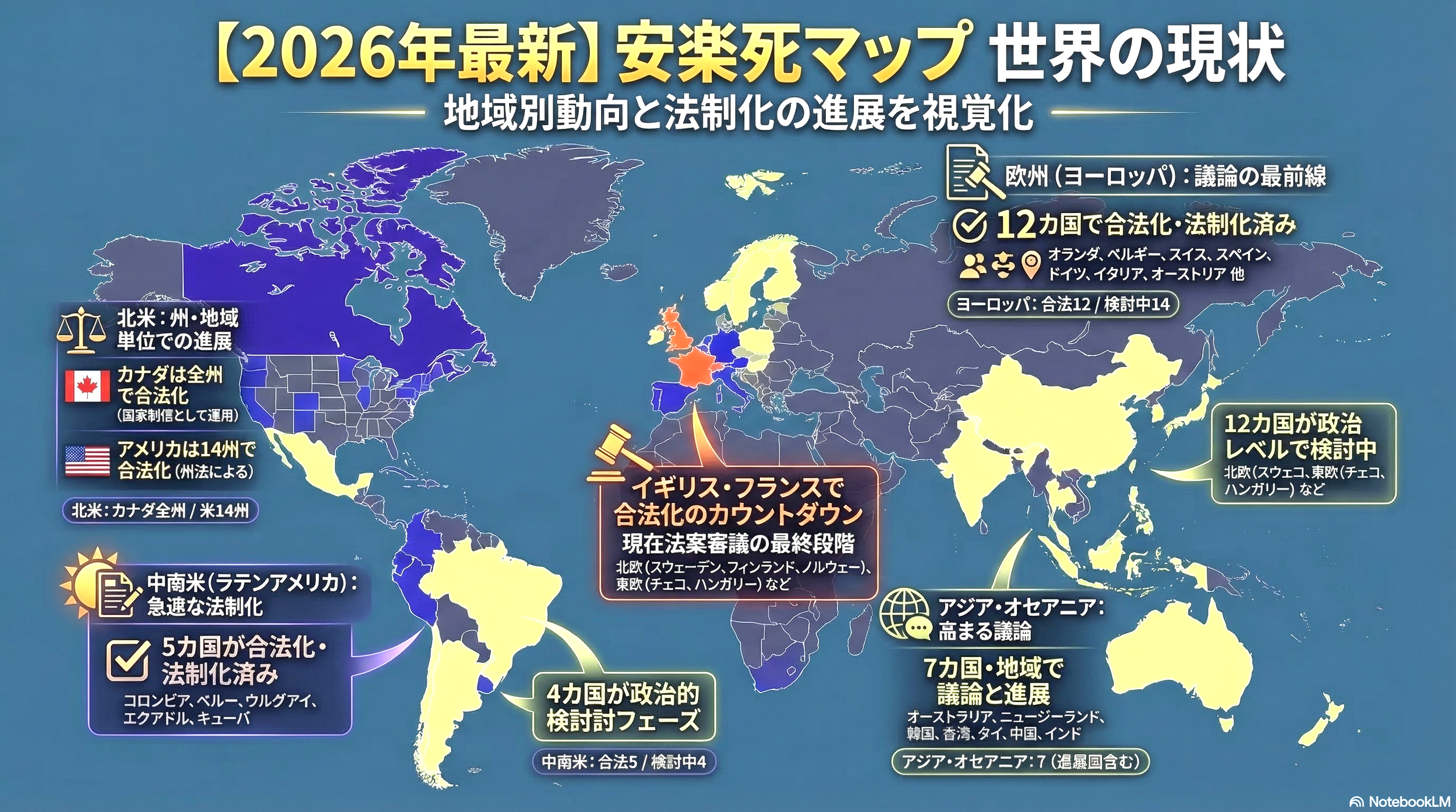
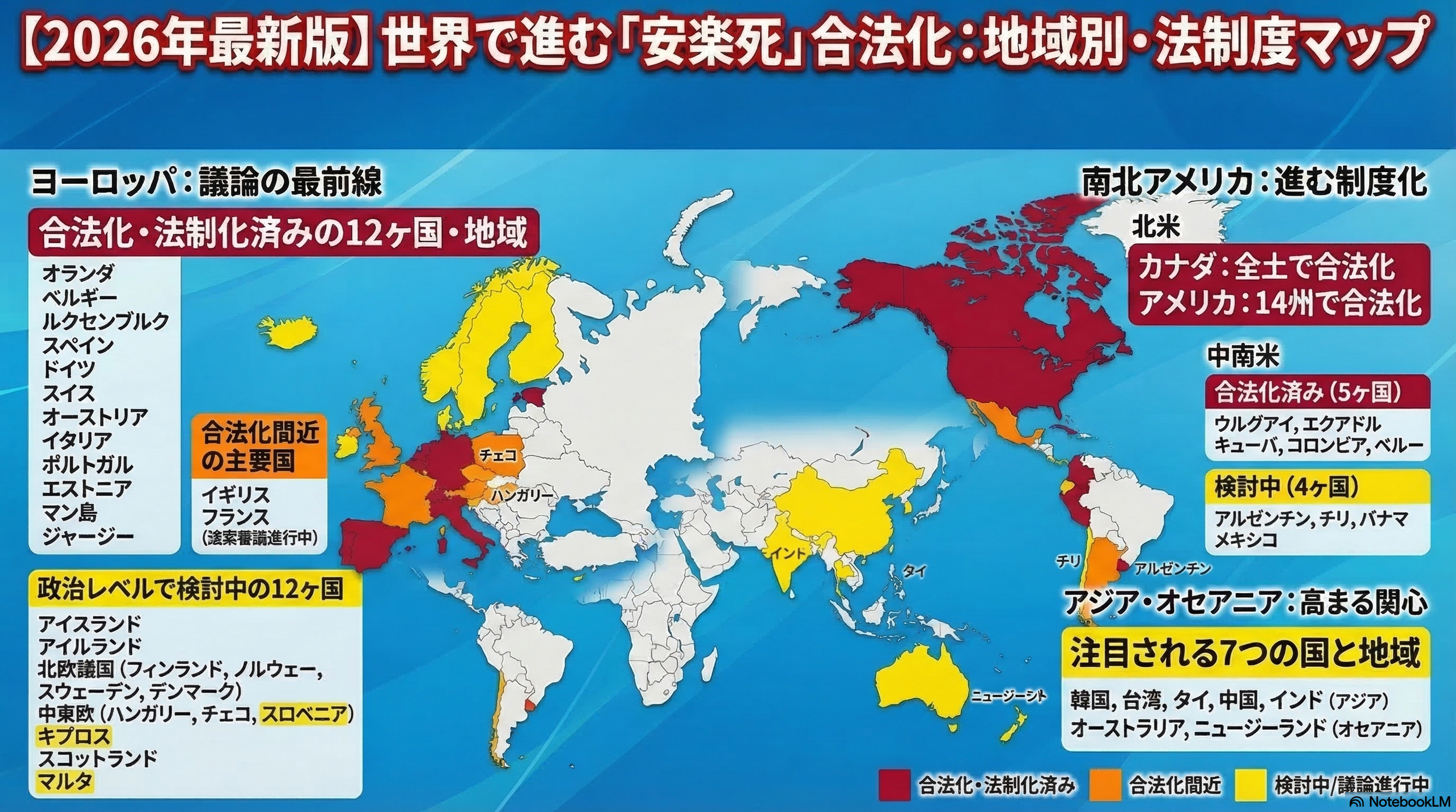
👉 各国の安楽死制度や最新動向については、世界の安楽死動向(世界地図つき)をまとめたこちらの記事もご覧ください
まとめ
日本の安楽死・終末期医療はどこへ向かうのか
日本の安楽死・終末期医療の歴史は、
事件 → 裁判 → ガイドライン → 社会議論という流れの中で形づくられてきました。
長年にわたり、現場は「どこまでが許されるのか分からない」という不確実性の中で判断を迫られてきましたが、現在はガイドラインによって支えるという独自の形が取られています。
そして2020年の京都ALS事件を契機に、安楽死は一部の専門的議論から、
社会全体の問題へと広がりました。
2026年のガイドライン改訂から見えてくるのは、尊厳死の法制化には踏み込まず、
緩和ケアや意思決定プロセスを重視するという、日本独自の慎重な方向性です。
それは曖昧さを残しつつも、拙速に結論を出さず、命と苦痛、そして本人の意思のバランスを模索する姿勢とも言えます。
だからこそ私たちは安楽死の可能性も含めて、引き続き、
どのような最期を望み、どのような社会を選ぶのか
という問いに向き合い続ける必要があります。
この議論は、今まさに始まったばかりだと考えます。
👉 安楽死の歴史全体を整理した記事はこちら
👉 世界の安楽死制度を年代順で知りたい方は、こちら↓
日本の安楽死事件:時系列の歴史
年 | 出来事・事件名 | 主な内容・判決の要旨 | 提示された条件・ガイドライン | その後の影響・社会的意義 |
1949年 | 嘱託殺人事件(東京地裁) | 家族の苦痛を見かねて死を手助けした事件で、有罪判決。 | Not in source | 戦後日本における安楽死事件の始まりであり、安楽死が刑法上の犯罪として扱われる歴史の起点となった。 |
1962年 | 名古屋安楽死事件(名古屋高裁) | 嘱託殺人罪で有罪。ただし、安楽死が違法性を阻却しうる要件を提示。 | 安楽死6要件(不治の病で死が目前、耐え難い苦痛、苦痛緩和が目的、本人の真摯な意思、医師による行為、方法の倫理性)。 | 日本の安楽死議論において最も広い理論枠を示したとされ、現在でも一定の評価が与えられている。 |
1991年(判決1995年) | 東海大学病院事件 | 末期がん患者に対し医師が薬物を投与し死亡させた。横浜地裁は医師に有罪判決。 | 安楽死4要件(耐えがたい肉体的苦痛、死が避けられない末期状態、他に苦痛除去の方法がない、患者本人の明確な意思)。 | 日本の安楽死議論の原点・出発点とされ、その後の終末期医療の刑事事件化の流れに影響した。 |
1995年 | 関西電力病院事件 | 塩化カリウム投与により患者死亡。医師は書類送検されたが不起訴。 | Not in source | 東海大学事件後、医療現場で次々と事件が発生・発覚した時期の一例。 |
1998年 | 川崎協同病院事件 | 意識不明患者の気管チューブ抜去、鎮静剤・筋弛緩剤投与により死亡。医師の有罪が確定。 | 患者の意思確認、医療チームでの判断、手続きの透明性などが争点となった。 | 終末期医療の制度化の必要性を社会に強く印象づけ、現場の医師に大きな衝撃を与えた。 |
2004年 | 羽幌病院事件 | 医師が人工呼吸器のスイッチを切り死亡させた疑い。書類送検されたが不起訴。 | Not in source | 延命治療中止の是非と法的判断の曖昧さが浮き彫りとなった。 |
2006年(発覚) | 射水市民病院事件 | 人工呼吸器を外した複数の症例が問題化。書類送検されたが不起訴。 | Not in source | 2007年のガイドライン整備の契機となり、終末期医療を倫理から制度の問題へと変えた。現場には深いトラウマを残した。 |
2007年 | 終末期医療の決定プロセスに関するガイドライン(厚生労働省) | 日本で初めて延命治療の中止や患者意思の尊重を整理した指針。 | 延命治療中止の具体的条件までは定めず、決定プロセス(手続き)を重視。 | 医療史に残る重要な指針。事件が相次いだことによる政府の対応。 |
2014年 | 3学会合同ガイドライン | 日本救急医学会など3学会が共同で発表。 | 終末期の定義や、延命中止の判断基準を具体化・統一。 | 理念レベルだったものが、初めて「実務レベル」へと進化した画期的な発表。 |
2018年 | 終末期医療ガイドラインの改定(厚生労働省) | 2007年の指針の初改訂。 | ACP(アドバンス・ケア・プランニング)の概念を導入。 | 元気なうちから最期の医療を話し合う考え方を普及させるスローガンとなった。 |
2020年(事件2019年) | 京都ALS患者嘱託殺人事件 | ALS患者の依頼で主治医ではない医師が薬物投与。医師2名を逮捕。 | Not in source | 尊厳死中心の議論から、安楽死そのものをめぐる議論が社会全体へ噴出する転換点となった。 |
2026年(予定) | 終末期医療ガイドライン改訂(3回目)/4学会合同ガイドライン改訂案 | 「やめられない医療」という課題に対し、意思決定プロセスを具体化。 | TLT(期限付き治療の試行)の導入、緩和ケアの強化、終末期の定義をあえて設けない方針。 | 法制化ではなくガイドラインと手続きで現場を支える「中間的なモデル」の継続。 |
FAQ
Q1 日本で安楽死は合法ですか?
A 日本では積極的安楽死は法的に認められていません。一定条件が議論されていますが、現時点で合法化されていません。
Q2 尊厳死と安楽死の違いは何ですか?
A 尊厳死は延命治療を中止することで自然な死を迎える考え方、安楽死は医師が意図的に死をもたらす行為を指します。
Q3 延命治療は中止できますか?
A ガイドラインに基づき、患者本人の意思や家族との合意があれば中止が検討されますが、明確な法律は存在していません。
Q4 京都ALS事件とは何ですか?
A 2019年にALS患者が医師に依頼して死亡した事件で、2020年7月に発覚し、日本の安楽死議論を大きく変えました。
Q5 2026年のガイドライン改訂のポイントは?
A TLT導入、意思決定プロセスの明確化、緩和ケア強化などが主な変更点です。
出典・参考文献
・厚生労働省 https://www.mhlw.go.jp/
・厚生労働省「人生の最終段階における医療の決定プロセスに関するガイドライン」
・日本救急医学会
・日本集中治療医学会
・日本循環器学会
・日本緩和医療学会
・NHKニュース
・朝日新聞デジタル
・読売新聞オンライン
・日本経済新聞
・BBC News
・The New York Times





コメント