アメリカ オレゴン州 安楽死 法ガイド:申請から手続き・保護措置まで全プロセスを徹底解説
- リップディー(RiP:D)

- 2025年12月10日
- 読了時間: 11分
更新日:4月19日
※最終更新日:2026年4月19日(随時更新)
👉 安楽死の基本的な意味や全体像については、まずこちらで整理しています
👉 安楽死の種類(積極的・消極的・間接的)の違いは、こちらで整理しています↓
現代の安楽死制度を理解するうえで、最も重要なモデルが存在します。
それが、アメリカ・オレゴン州の制度です。
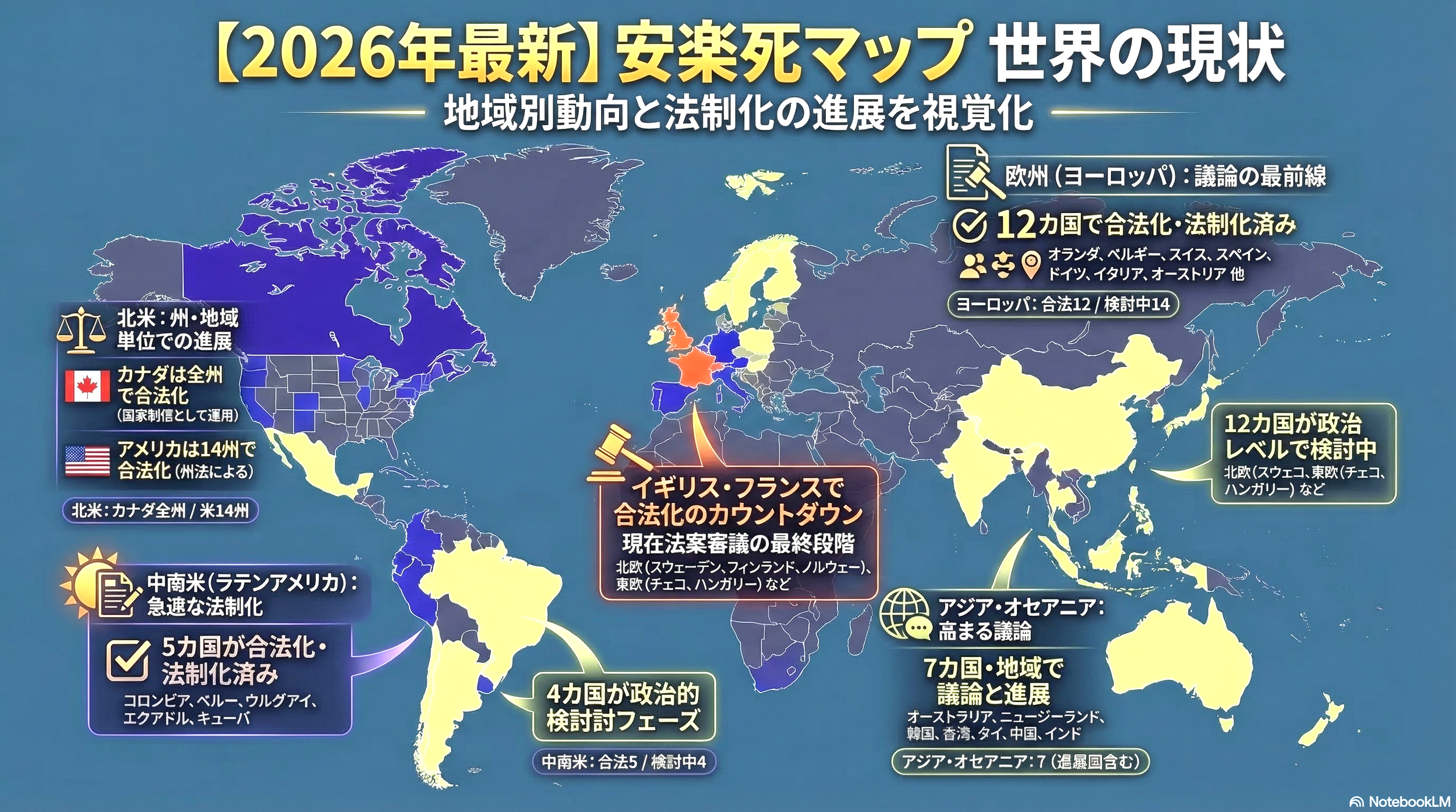
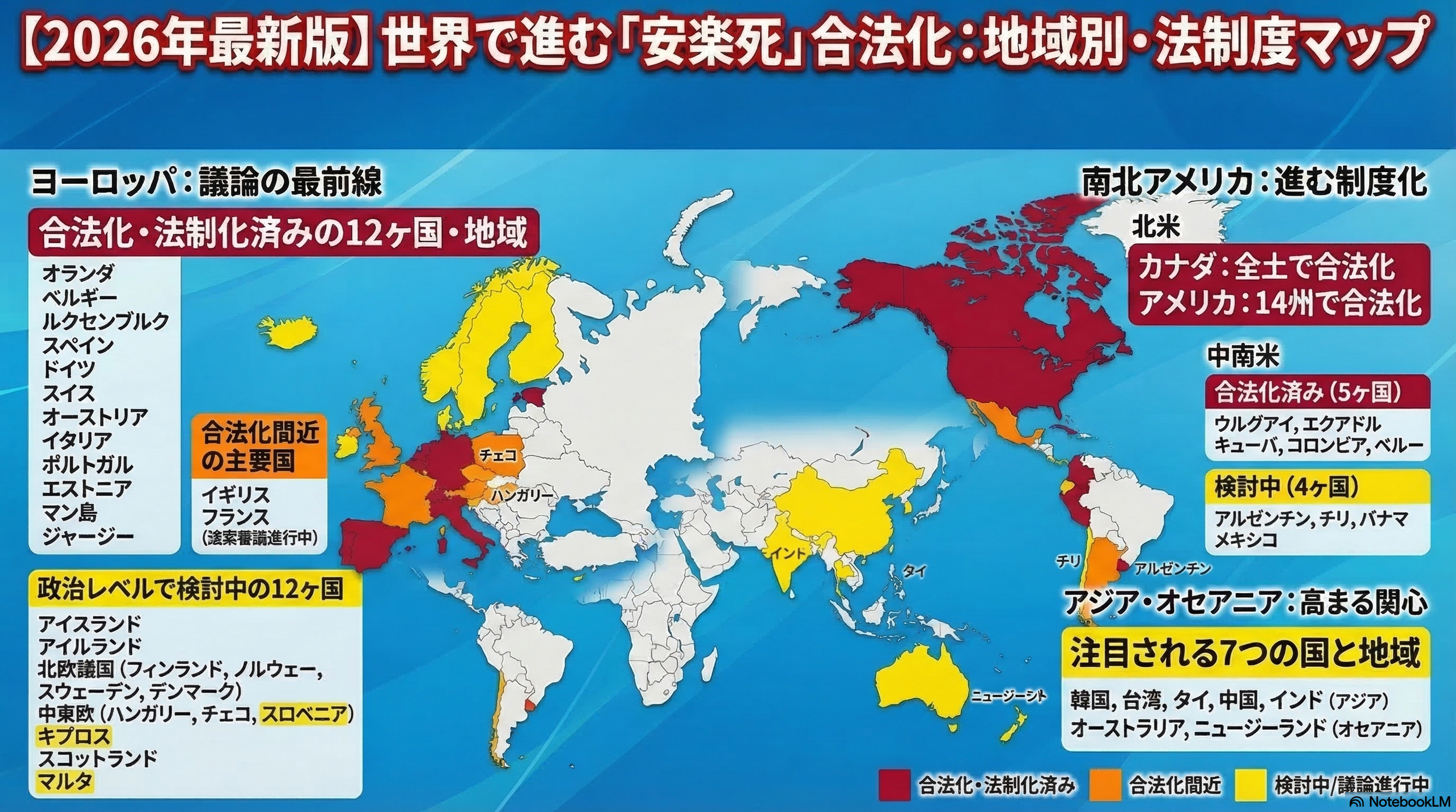
世界各国の安楽死制度は一見多様に見えますが、幾つかの国ではオレゴン州の仕組みを原型として設計されています。
申請、複数医師による確認、待機期間、そして自己投与——これらの厳格なプロセスと保護措置は、「自己決定」と「濫用防止」を両立させるために構築されました。
オレゴン州の安楽死制度は、「自己決定を尊重しながらも、制度的に強く制御する」という現代モデルの原型です。
👉 世界各国の安楽死制度を知りたい方は、はこちらで解説しています↓
🎧音声による動画解説
要約図(自由使用可)

オレゴン州 安楽死 法|申請から手続き・保護措置まで全プロセス解説
本稿では、アメリカ オレゴン州における安楽死法を対象として、
・「安楽死の申請から終了に至るまでの具体的プロセス」
・「患者に不利益をもたらさないために設けられた保護措置(セーフティガード)」
――以上の二点に注目しながら解説いたします。
オレゴン州安楽死法とは|外部リンク情報

※👉 上記は一般市民に向けた『非常に分かりやすいサイト』となっているので参考にしてみてください↑
アメリカでは安楽死(※厳密には自殺ほう助)のことを
『Death with Dignity』
と、一昔は呼称されていました
(日本語に訳すと“尊厳死”と変換されますが、日本語表現の尊厳死ではないので注意です。日本で“尊厳死”と言ったら消極的安楽死を指します)。
ここ数年は、
MAID(Medical aid in dying)
と表現されることが多いです。
(ここでも言葉の厄介さが付きまといますが、)カナダでの安楽死もMAIDと呼ばれますが、
こちらの場合の“略”は、MAID(Medical Assistance in dying)となっています。

実際の『法律』PDFはこちらから取得できます↓


👉いずれ別記事で紹介しますが、オレゴン州安楽死のデータ&サマリーはこちらから参照できます↓
オレゴン州安楽死法の正式名称
『Oregon Death with Dignity Act』
オレゴン州尊厳死法
※再度注意:
紛らわしいのですが、アメリカの安楽死は以前は『Death with Dignity』(尊厳のある死)と呼ばれていました(今でも時々使用されます)。
直訳や機械翻訳だと、“尊厳死”と訳せますが、日本語の『尊厳死』とは
意味が異なるので注意してください。
日本語で『尊厳死』と表現した場合は、
・平穏死、消極的安楽死、残酷な延命治療はしない
・寿命がゆえの治療の中止・差し控え
・The withholding or withdrawing of treatment from the terminally ill
機械翻訳やマスコミの誤用のため、アメリカと日本の“尊厳死”を混同させて“ゴチャゴチャ”となり、誤解を生む元となっています。
以前の記事で紹介しましたが、
海外では消極的安楽死は、とっくに法制化されて当たり前なので、
もはや死語となっています。
【適用の条件】
オレゴン州安楽死法の適用対象と要件|
誰が申請できるのか
・成人である:
18歳以上であること。
・判断能力がある:
健康に関する決定を下す能力があること。
・末期疾患に罹患していること:
医学的に確認された、治療不能で不可逆的な疾患であり、合理的な医学的判断により
6か月以内に死に至ると予想されること。
・自発的な意思表示:
自らの意思で死を望む旨を表明していること。
外部からの圧力によるものであってはならないこと。
・年齢や障害のみを理由としないこと:
年齢や障害のみを理由として資格を得ることはできない。
※アメリカの場合、致死薬の自己服用(self-administration)が前提。致死注射はNG。
👉 安楽死と自殺の違い・関係を整理したい方は、こちらをご覧ください↓
【安楽死 審査プロセス】
【申請段階】
主治医による医学的評価|耐え難い苦痛と代替手段の検討
(患者の意思を初めて明確にする段階)
・初期の口頭での要請:
患者は医師(主治医)に口頭で要請を行う。
・書面による要請:
患者は書面による要請書を作成し、署名・日付を記入。
この要請書は、患者のいる前で、少なくとも2名の証人が署名し、日付を記入する必要がある。証人は、患者が意思決定能力があり、自発的に行動しており、強制されていないことを立証する必要がある。
証人のうち1人は、患者の血縁者、婚姻または養子縁組による親族であってはならず、患者の死後に遺産を相続する権利があってはならず、患者が滞在している医療施設の所有者、運営者、または従業員であってはならない。
患者が長期介護施設にいる場合、1人の証人は施設指定の有資格者でなければならない。
要請書には、患者の診断、予後、処方される薬の潜在的リスク、服用した場合の予測される結果、および緩和ケア、ホスピスケア、痛みの管理を含む代替手段について完全に情報提供を受けている旨の記載が必要。
👉 安楽死と関係が深い「緩和ケアと安楽死の違い」については、こちらで整理しています↓
👉 各国共通の申請から実施までの流れについては、こちらで整理しています
【評価段階】
独立医師によるセカンドオピニオン制度|
二重確認の仕組み
• 主治医(Attending Physician)の責任:
患者が末期疾患であるか、意思決定能力があるか、自発的に要請したかについて最初の判断を行う。
患者の診断、予後、処方される薬の潜在的リスク、予測される結果、および代替手段(緩和ケア、ホスピスケア、痛みの管理など)について患者に完全に情報提供。
患者の医療記録の文書化要件を満たす。
処方箋を出す直前に、患者が十分な情報に基づいて決定を下していることを確認。
• 相談医(Consulting Physician)の責任:
主治医の診断が正しいことを医学的に確認。
患者を診察し、関連する医療記録を確認。
患者が意思決定能力があり、自発的に行動しており、十分な情報に基づいて決定を下していることを確認。
診断と予後について報告書を作成。
• 精神科医によるカウンセリング:
・主治医または相談医が、患者の判断能力に疑問を抱いている場合、患者を精神科医または心理カウンセラーに紹介して評価を受ける必要がある。カウンセリングの結果と判断が医療記録に記載される。
【待機期間(Waiting Periods)】
• 最初の口頭での要請から処方箋発行まで、少なくとも15日間経過する必要がある。ただし、患者の自然死が15日以内に合理的に予見されると医学的に確認された場合は、この期間は短縮されることがある。
• 書面による要請から処方箋発行まで、少なくとも48時間経過する必要があり。
• 2回目の口頭での要請:
最初の口頭での要請から15日以上経過した後に、主治医に口頭で要請を繰り返す必要がある。この際、主治医は患者に要請を取り消す機会を提供しなければならない。
※👉 制度の厳しさ(厳格型・寛容型)の違いについては、こちらで整理しています
【要請の撤回(Right to Rescind Request)】
患者はいつでも、いかなる方法でも、精神状態にかかわらず、要請を取り消すことができる。処方箋が発行される前に、主治医は患者に要請を取り消す機会を提供しなければならない。
👉 誰が最終判断を行うのか(医師判断型・第三者審査型)については、こちらで詳しく解説しています
【実施・報告段階】
オレゴン州における安楽死の実施方法|
手続きと医療管理体制
・主治医は、すべての要件が満たされたことを確認した後、薬を処方。
・主治医は、薬局が薬を調剤する前に、その薬が医療的援助による安楽死の目的であることを薬剤師に通知しなければならない。
・薬は直接主治医が調剤することも可能だが、その場合は特定の登録と規制遵守が必要。
【薬の自己投与と介助者の立ち会い(Self-Administration and Presence of Others)】
・患者自身が薬を服用。
オレゴン州の法律は、医師や他の人物が致死的な注射や安楽死を行うことを許可していない。
・主治医は、患者が薬を服用する際に立ち会うことができるが、立ち会う義務はない。
・患者が薬を服用する際に、他の人が立ち会うことは、善意の遵守であれば民事・刑事上の責任を問われない。
【死亡の記録と報告(Documentation and Reporting of Death)】
・医療記録の要件:
診断、予後、精神科カウンセリングの結果(行われた場合)、諮問医の診断と予後、患者が要請を取り消す機会を提供されたことなどが医療記録に記載される。
・報告要件:
オレゴン州保健局は、法律の遵守に関する情報を収集し、年次統計報告書を一般に公開。この報告書には、年齢、性別、人種、学歴、疾患、死亡場所などが含まれる。収集された情報は、法律で義務付けられている場合を除き、公開記録にはならず、一般の閲覧はできない。
【免責と責任(Immunities and Liabilities)】
・善意で本法を遵守して医療的援助による安楽死に参加する者(処方された薬を患者が服用する際に立ち会う者を含む)は、民事または刑事上の責任を負わない。
・要請を意図的に改ざんしたり、患者に薬の要請を強制したり、取り消しを破棄したりする者は、A級重罪となる。
・この法律は、医師や他の人が致死的な注射、慈悲殺、積極的安楽死を行うことを許可するものではない。(※許されているのは、厳密な表現では安楽死でなく『自殺ほう助』のみ。スイスと同じ)
法律に従って行われた行為は、いかなる目的であれ、自殺、自殺幇助、慈悲殺、殺人とはみなされない。
👉 実際の方法(自己投与・医師投与)の違いについては、こちらで詳しく解説しています
※補足:オレゴンは基本:自己投与型(医師幇助自殺)モデル
オレゴン州安楽死|申請手続きの全体フロー
①患者が主治医に申請(第1チェック)
⇩
②患者が別の医師と面談(第2チェック)
⇩
③主治医が最終確認
⇩
④実施
まとめ|オレゴン州安楽死 法のポイントと注意事項
ベルギー・オランダは安楽死の適格条件が比較的『緩い』と言われていますが、審査過程は意外にも厳重です。
オランダの安楽死法案にて、一般的な安楽死制度の『申請から終了までのプロセス』は大体3+1のチェックポイントがあると説明しましたが…
※👉オランダの安楽死法の詳細については、こちらをご覧ください↓

アメリカやカナダ、法案審議中のフランスは、意外にも
・第3チェック ポイントは設けていない
・医師2名の評価後の『協議段階』つまり
審査委員会など外部の総合チェックがない
というのは一つの特徴として留意しておいた方が良いでしょう。
日本で安楽死制度を創設するなら、第3チェック点を挿入するか、あるいはアメリカのように『医師二名で完結』するか…
制度設計上の議論で『分かれ目』になる点だと考えます。
※👉 安楽死をめぐる倫理的な議論については、こちらで整理しています
※👉 日本の法制度や現状については、こちらで詳しく解説しています
なお2025年12月現在、アメリカでは14州がすでに合法化していることは覚えておいてください。そして州によって多少違いはありますが、大枠はオレゴン州と同じ形式となっています。

👉 安楽死とは何かを整理したい方は、こちらで全体像を確認できます↓
👉 混同されやすい、安楽死と尊厳死の違いをを知りたい方は、こちら(延命治療との関係も整理)↓
👉 各国の安楽死制度や最新動向については、世界の安楽死動向をまとめたこちらの記事もご覧ください↓
FAQ
Q. オレゴン州の安楽死制度とは何ですか?
A. オレゴン州の安楽死制度は「Death with Dignity Act(尊厳死法)」に基づき、一定の条件を満たした患者が医師の処方した薬を自己投与することで死を選択できる制度です。
Q. なぜ自己投与のみなのですか?
A. 医師が直接死を実行することを避け、最終的な意思決定と行為を患者本人に委ねることで、倫理的・法的リスクを最小化するためです。
Q. 申請はどのように行われますか?
A. 口頭申請と書面申請の両方が必要で、書面には複数の証人の署名が求められます。患者が自発的に意思決定していることを確認するためです。
Q. なぜ複数の医師による確認が必要なのですか?
A. 診断や判断能力に誤りがないかを確認し、強制や誤判断を防ぐためです。主治医と別の医師が独立して評価を行います。
Q. 精神評価は必須ですか?
A. 必須ではありませんが、患者の判断能力に疑問がある場合には精神科医による評価が必要になります。
Q. なぜ待機期間が設けられているのですか?
A. 一時的な感情や外部圧力による判断を防ぎ、意思が持続的であることを確認するためです。
Q. オレゴンモデルは他国にも影響していますか?
A. はい。オレゴン州の制度は世界各国の安楽死・医師幇助自殺制度のモデルとなっており、多くの制度設計に影響を与えています。
「世界の安楽死制度の全体像」については、こちらをご覧ください↓







コメント